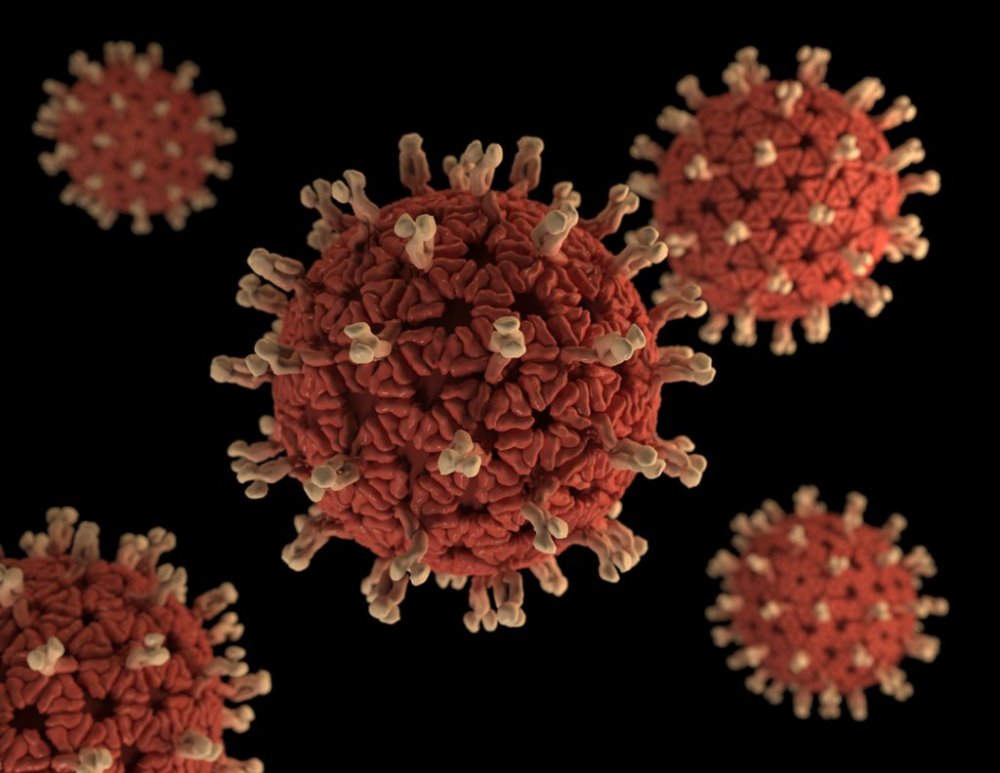
Что такое ротавирус
В основу названия ротавирусов положено визуальное сходство ротавирусов по форме с колесом или шестеренкой (от латинского «rota» - «колесо»).
Одной из основных причин диареи в мире является ротавирусная инфекция. Для начала давайте разберемся с термином «диарея».
Диареей называют неоформленный или жидкий стул три или более раз в день (или чаще, чем обычно для конкретного человека). Частый оформленный стул не является диареей. Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей.
Как правило, диарея является симптомом инфекции желудочно-кишечного тракта, которая может быть вызвана разнообразными бактериями, вирусами и паразитами. Тяжелая диарея приводит к обезвоживанию организма и может представлять угрозу для жизни, особенно у детей раннего возраста и людей, страдающих от недостаточности питания или имеющих ослабленный иммунитет.
По данным ВОЗ ежегодно в мире насчитывается 2 миллиарда случаев диареи, из которых на диарею у детей приходится около 1,7 миллиарда случаев. Диарея является второй (после пневмоний) по значимости причиной смерти среди детей в возрасте до 5 лет во всем мире (на ее долю приходится почти 20% от общей летальности в этом возрасте). Ежегодно от диареи умирает 525 тысяч детей в возрасте до пяти лет. Хотя из всех детских смертей от диареи 78% приходятся на Африку и Юго-Восточную Азию, в нашей стране также нельзя недооценивать опасность ротавируса: 80% случаев тяжелого (3-4 степени) обезвоживания у детей приходится на ротавирусный гастроэнтерит.
Ротавирус - частая инфекция у детей. Каждый ребенок младше 5 лет в среднем переносит три эпизода острой диареи в год.
Другие прямые последствия диареи у детей включают в себя задержку роста, недостаточность питания и нарушения когнитивного развития (особенно в развивающихся странах).
Двумя наиболее распространенными возбудителями умеренной и тяжелой диареи в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli (чаще энтеропатогенная) - кишечная палочка. Что касается развитых стран, в т.ч. России, то в них первое место занимают диареи, вызванные вирусами. Вообще, с течением времени в развитых странах роль вирусов в патологии человека неуклонно повышается и не только среди заболеваний ЖКТ.
Как определить причину диареи у ребенка?
Как понять, что у вас или вашего ребенка вирусная (в частности, ротавирусная) диарея? Нужно четко разграничить 2 вида диарей:
- водянистую диарею без крови (куда входят все вирусные диареи, в т.ч. вызванные ротавирусом, и две бактериальные – энтеропатогенный эшерихиоз и холера)
- кровянистую диарею (с кровью и слизью). Второй тип диарей практически никогда не вызывается вирусами, его как правило, вызывают бактерии или простейшие (возбудители дизентерии, энтерогеморрагическая кишечная палочка, кампилобактер, амебы и т.д.) и при этом втором типе диарей необходимо назначение антибиотиков.
Таким образом, если у маленького (до 5 лет) ребенка в нашей стране развилась водянистая диарея, то, скорее всего, она будет иметь вирусное происхождение. При диарее первого типа (без крови в стуле), антибиотики, как правило, будут неэффективны и, следовательно, не нужны, т.к. холеры на европейской территории России в настоящее время нет, а большинство оставшихся случаев водянистых диарей вызваны вирусами, при которых антибиотики априори неэффективны и использовать их не следует.
Поставить диагноз водянистой диареи, вызванной энтеропатогенной кишечной палочкой, может только врач после соответствующего лабораторного обследования (обычно посева кала). Он же назначит антибактериальные препараты. Во всех же остальных случаях водянистой диареи на европейской территории России на начальном этапе лечения можно обойтись без использования антибиотиков.
Итак, после того, как вы поняли, что диарея носит водянистый характер и вероятнее всего (исходя из знания частоты отдельных диарей в РФ) вызвана вирусами, расскажу подробнее о клинических особенностях ротавирусной инфекции. Для нее характерны лихорадка, интоксикация, гастроэнтерит (тошнота, рвота, умеренные боли в животе) и, в некоторых случаях, респираторно-катаральный синдром. Другими отличительными чертами ротавирусной инфекции являются пенистый стул и групповой характер заболеваемости, когда либо одномоментно заболевает группа людей, либо (даже чаще) это последовательная серия заболевших (сначала заболевает ребенок, через 2-3 дня мама или папа, потом бабушка и т.д.).
Симптомы ротавирусной инфекции
- Групповой характер заболевания (особенно в зимнее время года)
- Лихорадка, интоксикация
- Гастроэнтерит: рвота (нередко может быть ведущим симптомом), пенистый водянистый стул без примесей, умеренно выраженные боли в животе
- Катаральные явления (встречаются не у всех больных)
- Сыпи никогда не бывает
Лихорадка при ротавирусном гастроэнтерите, присутствует, как правило, у всех больных. Повышение температуры тела умеренное: температура тела может быть как субфебрильной, так и фебрильной. Обычно цифры температуры умеренные. Лихорадка в большинстве случаев непродолжительная (2-5 дней), у большей части больных сопровождается теми или иными симптомами интоксикации (общая слабость, недомогание, снижение аппетита, доходящее в некоторых случаях до полной анорексии).
Рвота не только один из первых, но часто ведущий признак ротавирусной инфекции. Обычно она предшествует диарее или появляется одновременно с ней, может быть повторной (до 2-6 раз) или (обычно при тяжелом течении) многократной (до 10-12 раз и более), продолжается в течение 1-3 дней.
Развитие диареи при ротавирусной инфекции идет по 2-м механизмам:
- ротавирус выделяет энтеротоксин (похожий на бактериальные токсины), стимулирующий секрецию воды в просвет кишечника
- ротавирус вызывает гибель кишечного эпителия, который вырабатывает специфические ферменты, переваривающие дисахариды (в первую очередь лактозу)
В результате исчезновения этих ферментов лактоза и другие сахара накапливаются в просвете кишечника, вызывая осмотическую диарею.
Т.е. дисахариды вытягивают воду из тканей в просвет кишечника (примерно как мед вытягивает на себя воду, когда его кладут на срезанную воронкой верхушку редьки или яблока). Кстати, накопление сахаров в стуле объясняет пенящийся характер стула при ротавирусной инфекции: нерасщепленные ферментами сахара поступают в толстую кишку, где становятся субстратами для ферментации кишечной микрофлорой с образованием большого количества органических кислот, углекислого газа, метана и воды. В свою очередь накопившиеся в стуле органические кислоты придают калу кислый запах. Понос при ротавирусной инфекции характеризуется жидким, водянистым, пенистым стулом желтого цвета без патологических примесей. Кратность дефекаций обычно соответствует тяжести болезни. Описанный патогенез диареи при ротавирусной инфекции объясняет рекомендации специалистов исключить из диеты больного легко усваиваемые сахара, которые лишь усилят брожение в кишечнике (овощи, фрукты, соки, бобовые), а также молоко и молочные продукты, содержащие лактозу! По этой же причине (развитие временной ферментной недостаточности) в лечение добавляют ферментные препараты (такие как, например, панкреатин).
Как правило (у 90% больных), рвота и диарея появляются вместе с лихорадкой с первого дня болезни. В 10% случаев рвота и диарея появляются на 2-3-й день болезни. Возможно также постепенное начало заболевания, с медленным нарастанием тяжести процесса и развитием обезвоживания, что нередко обусловливает позднюю госпитализацию.
С самого начала заболевания могут наблюдаться боли в животе. Чаще они умеренные, постоянные, локализованы в верхней половине живота; в отдельных случаях - схваткообразные, сильные. При пальпации живота отмечают болезненность в эпигастральной и пупочной областях, грубое урчание в правой подвздошной области.
У части больных, преимущественно у детей младшего возраста, развиваются катаральные явления: покашливание, насморк или заложенность носа, редко - конъюнктивит, катаральный отит. При осмотре обращают на себя внимание гиперемия и зернистость мягкого неба, небных дужек, язычка.
У большинства больных ротавирусной инфекцией отмечают нарушение состава микрофлоры фекалий, в первую очередь, снижение содержания бифидобактерий, а также рост числа условно-патогенных микробных ассоциаций. Это диктует необходимость использования при лечении биопрепаратов.
Наиболее опасным осложнением ротавирусной инфекции при тяжелом течении является обезвоживание.
Обезвоживание - это значительное уменьшение количества жидкости в организме и, в разной степени, электролитов. Клинические проявления включают следующие: жажда, вялость, сухость слизистых оболочек, снижение диуреза и при прогрессировании обезвоживания – тахикардия, гипотензия и шок. У грудничка об обезвоживании могут говорить такие симптомы, как отсутствие пота, крик без слез и памперс, остающийся сухим три и более часов. Поэтому на первый план в лечении ротавирусной инфекции выходит применение возмещающих потери жидкости солевых растворов, предпочтительно пероральное.
Лечение ротавирусной инфекции
Борьба с обезвоживанием
Этиотропное лечение ротавирусной инфекции пока не разработано, хотя ряд отечественных авторов (Ющук Н.Д., 2009) рекомендуют с этой целью использование интерфероногенов (в частности, циклоферона). Однако ВОЗ и международное сообщество считают, что противовирусное лечение ротавирусной инфекции на данный момент отсутствует.
Основным методом лечения ротавирусной инфекции является патогенетическая терапия, направленная на борьбу с дегидратацией и интоксикацией.
Регидратационную терапию осуществляют путем введения полиионных кристаллоидных растворов, внутривенно или внутрь, с учетом степени обезвоживания и массы тела больного по общим правилам лечения кишечных инфекций.
Оральную регидратацию проводят традиционными растворами оральных регидратационных солей (ОРС) с добавлением сахара. По существу, ОРС - это щепотка соли, пищевой соды и горсть сахара, смешанные с чистой водой. Именно таким образом их можно приготовить самостоятельно дома, но проще использовать уже готовые официнальные растворы: регидрон, глюкосолан, цитраглюкосолан, оралит, гастролит, гидровит, тригидрон и др., поскольку эти полиионные растворы лучше сбалансированы и содержат калий, который трудно найти в домашней аптечке или у себя на кухне (хотя и были предложения добавлять в самодельный раствор ОРС измельченный в шейкере банан или свежевыжатый сок апельсина в качестве источника калия).
Растворы ОРС эффективны у пациентов с обезвоживанием независимо от возраста, причины или вида дисбаланса электролитов до тех пор, пока их почки функционируют адекватно.
Как правило, оральные регидратационные растворы назначают по 50 мл/кг в течение 4 часов при легком обезвоживании и 100 мл/кг при умеренном обезвоживании. При диарее дополнительно вводят 10 мл/кг (до 240 мл). Через 4 часа больного снова обследуют. Если признаки обезвоживания сохраняются, снова вводят тот же объем. Рвота обычно не мешает пероральной регидратации (если нет кишечной непроходимости или других противопоказаний), т.к. рвота, как правило, со временем становится меньше. Жидкость потребляют частыми дробными порциями, начиная с 5 мл каждые 5 мин и постепенно увеличивая объем по мере переносимости. Расчетный объем, необходимый на протяжении 4-х часового периода, можно разделить на 4 отдельные порции (на каждый час приема). При необходимости эти 4 равные порции можно разделить дополнительно еще на 12 меньших равных доз каждую и вводить их в рот через каждые 5 минут в течение часа, используя шприц (без иголки!). У детей с диареей пероральный прием часто вызывает жидкий стул, поэтому тот же объем следует разделить на меньшие порции.
Следует подчеркнуть, что «противодиарейные» препараты практически не помогают детям с острой диареей. Они не позволяют предотвратить обезвоживание или улучшить статус питания, что входит в основные задачи проводимой терапии.
Отдельные препараты, например, лоперамид, могут иметь опасные, а порой и смертельно опасные побочные эффекты. Эти лекарственные средства никогда не следует назначать детям младше 5 лет.
Схожая ситуация обстоит с адсорбентами. Несмотря на их широкое применение в России, адсорбенты, по мнению ВОЗ, не дают какой-либо практической пользы и на Западе никогда не назначаются для лечения острой диареи у детей. К препаратам этой категории относятся, например, каолин, аттапульгит, смектит, активированный уголь, холестирамин. Эти средства рекламируются для лечения диареи за счет их способности связывать и инактивировать бактериальные токсины и другие вещества, вызывающие диарею, и заявленных качеств «обеспечивать защиту» слизистой оболочки кишечника. Вместе с тем, ни один из этих препаратов не имеет доказанной практической значимости при рутинном лечении острой диареи у детей. Но, по крайней мере, вреда от применения сорбентов при диарее точно не будет.
Диета
Как было уже сказано выше, большое значение при лечении ротавирусной инфекции играет диета. Исключают молоко, легкоусваиваемые сахара, соки (поскольку временно исчезают переваривающие дисахариды ферменты), продукты, усиливающие газообразование (бобовые) или стимулирующие перистальтику кишечника (продукты с высоким содержанием клетчатки (овощи, фрукты, в том числе сухие, хлеб и мучные изделия). Дело в том, что одним из редких осложнений ротавирусной инфекции является инвагинация кишечника, так что дополнительного усиления перистальтики кишечника лучше избегать.
Контроль температуры
Сбивать температуру жаропонижающими средствами стоит только при ее плохой переносимости или же при высоких цифрах у детей (выше 38,5-39 градусов), поскольку с помощью повышенной температуры организм борется с вирусом и не следует ему в этом мешать.
Восстановление микрофлоры кишечника
Поскольку при болезни страдает полезная микрофлора кишечника, то необходимо принимать препараты-пробиотики для ее восстановления, содержащие чаще всего лакто- или бифидобактерии (например, Линекс, Бифидумбактерин, Бифиформ и др.) или пребиотики (Хилак-форте, Энтерол и др.). По мнению Американской гастроэнтерологической ассоциации при лечении диареи, вызванной ротавирусной инфекцией, особенно у маленьких детей и младенцев, особенно полезны такие пробиотики, как Lactobacillus rhamnosus и Lactobacillus casei.
Профилактика ротавирусной инфекции
Неспецифическая профилактика
Поскольку механизм передачи ротавируса фекально-оральный, а основные пути передачи: контактно-бытовой (через грязные руки и предметы обихода), водный (при употреблении инфицированной вирусами воды) и алиментарный (чаще всего при употреблении молока и молочных продуктов в силу специфики их производства), то меры профилактики ротавирусной инфекции будут теми же самыми, что и при других кишечных инфекциях. Однако дело осложняется тем, что, во-первых, ротавирусы очень устойчивы во внешней среде и, во-вторых, не исключена возможность воздушно-капельного пути передачи ротавирусной инфекции. Ротавирусом можно заразиться в бассейне, поскольку обычное хлорирование воды их не убивает, хорошо они выживают и в морской воде. На территории России ротавирус широко распространен на черноморском побережье, в связи с этим стоит подумать о прививке ребенка перед поездкой в эту курортную зону. Санитарные меры, считающиеся достаточными для уничтожения бактериальных и паразитарных агентов, против ротавируса оказываются малоэффективными, что подтверждается данными статистики - уровни заболеваемости ротавирусом в странах с высоким и низким уровнями здравоохранения остаются схожими. Поэтому во многих странах пошли по иному пути – сделали прививку против ротавируса обязательной для детей до двух лет.
Прививки от ротавирусной инфекции
Первыми в 2006 году программу ротавирусной вакцинации ввели в календарь обязательных прививок США. По данным ВОЗ на данный момент прививки от ротавируса входят в национальные календари профилактических прививок более чем 90 странах мира. Их эффективность в отношении предотвращения тяжелых форм ротавирусного гастроэнтерита составляет 98%, а безопасность подтверждена в исследованиях с участием свыше 68 тысяч детей. Более чем 10летний опыт применения вакцины от ротавирусной инфекции за рубежом показал снижение заболеваемости на 79-94%.
На сегодняшний день на международном рынке существуют 2 живые аттенуированные (ослабленные) вакцины против ротавируса - пентавалентная американская вакцина «РотаТек» (Merck Sharp&Dohme Corp.) и моновалентная бельгийская вакцина «Ротарикс» (GlaxoSmithKline Biologicals S.A.). Первая вакцина предусматривает трехэтапную иммунизацию детей в возрасте от 6 до 32 недель жизни, вторая - двухэтапное введение в возрасте от 1,5 до 6 месяцев. Обе вакцины безопасно сочетаются с другими прививками. Иммунитет против ротавирусной инфекции сохраняется как минимум на протяжении 5 лет. Обе вакцины пероральные (ребенку закапываются капельки в рот). В РФ зарегистрирована единственная вакцина против ротавирусной инфекции - РотаТек (раствор для приема внутрь; туба 2 мл). Ее можно самостоятельно купить в аптеке по цене около 3000 рублей за одну дозу. Таким образом, суммарная цена за курс вакцинации РотаТеком, состоящим из 3-ех доз вакцины, составит около 9000 рублей.
Россия пока отстает от прививочного календаря, принятого в Европе, на четыре-пять позиций. Однако по заявлению главы Минздрава Вероники Скворцовой уже очень скоро, в 2020 году, национальный календарь прививок в России пополнится вакциной против ротавирусной инфекции (а также вакциной против ветряной оспы) – соответственно, обе эти вакцины должны быть бесплатны!


 30561
30561

Комментариев пока нет
Войти
Зарегистрироваться
Комментировать могут только зарегистрированные пользователи!
Введите email, указанный при регистрации
Восстановление пароля